
○目的
呼吸不全に対する理学療法の目的は
①動脈血ガス分圧異常の改善
②換気運動能力の改善
③酸素消費量の減少
④気道の確保と清浄化
⑤酸素消費系のトレーニング
⑥二次的障害の防止と治療
⑦自覚症状の改善
⑧呼吸器合併症などの急性肺障害の予防
などがある。
すでに呼吸不全を生じている場合には人工呼吸器からの離脱やICUからの退室を目的とすることもある。外科手術前のような場合はリスク管理の1つとなる。
※呼吸不全は急性肺疾患と慢性肺疾患に分けることができ、これらの病態は異なることが多い。また、呼吸不全は「動脈血ガス、特にO2とCO2が異常な値を示し、そのために生体が正常な機能を営めない状態」と定義される。
○呼吸訓練の体位
<基本体位>
後方へ寄りかかった半臥位(ファーラーpositionまたはセミファーラーposition)を基本肢位とする。特に理由がなければこの体位から訓練を開始し、座位・立位へと訓練を進める。この肢位を基本とする理由は以下のようなことが考えられる。
①CVとの関係
CVは特別な疾患がなくても加齢とともに増加し、座位ではおよそ65歳、仰臥位では45歳を超えるとCVがERVより大きくなる。これは安静換気時にすでに肺の下部で気道の閉塞が始まっていることを意味する。短絡効果のためガス交換の効果がその分だけ低下するわけで、限られた呼吸機能で呼吸訓練を行う場合無視できない。特にCOPDではCVが増加しているので注意が必要である。このような座位と仰臥位との差は主にERVの変化による。CVは体位による影響をあまり受けない。したがって40歳代以上の患者に対しては、仰臥位を出来るだけ避け、かつリラクセーションをもっとも得やすい体位としてこの体位をとることを原則とする。
②重力との関係
仰臥位では腹部臓器の重量は横隔膜を押し上げて呼気運動を助け、吸気運動には抵抗となる。座位では逆に呼気運動は抵抗となり吸気運動を助ける。そのため呼気と吸気の両方への呼吸訓練を行う場合は半臥位が適当である。
③視覚との関係
訓練中に腹部を直接眺めたり、前方に鏡をおいて腹部や胸部の運動の視覚フィードバックを利用しやすい。
④その他
右心不全やその他の肺循環障害によるうっ血や浮腫がある場合、これらを軽減して呼吸困難を緩和して呼吸訓練を行える。
視点を天井から周辺に移すことにより、より正常な感覚で訓練を行うことが出来、自立への動機付けにも良い。
<側臥位>
外科では体位療法として利用される。腹部臓器による上側肺底部への圧迫が減少して横隔肋間洞がより広くなる。重力のため胸郭の左右径は減少するが運動範囲は拡大する。また、仰臥位から側臥位になるだけでPAO2が改善されることがある。特に病変に左右差がある場合、より重症な側を上にした側臥位では血流比の変化に換気量の変化が対応した場合、その改善度が大きい。一側肺の病変ではその側の換気運動が障害されやすい。一側の胸郭運動は、その側を上にした側臥位で訓練するが、これは訓練側へ注意を集中させるのにもよいとされる。
<仰臥位>
横隔膜運動は側臥位と同様に下方で大きい。また、横隔膜全体が押し上げられるので呼気を重点的に訓練する場合に利用される。横隔膜が伸長されて運動範囲も増大し、効率もよいので特に脊髄損傷のような腹筋が十分に働かない場合の呼吸訓練や抵抗運動に利用される。頭低位も同様である。
これらの体位で呼吸訓練が楽に出来るようになったら、座位・立位さらには歩行時や階段昇降などADL時・満員電車のなかでの換気運動の調節といった実生活での応用へと発展する。
訓練時、呼吸困難感を訴えたときの安静肢位
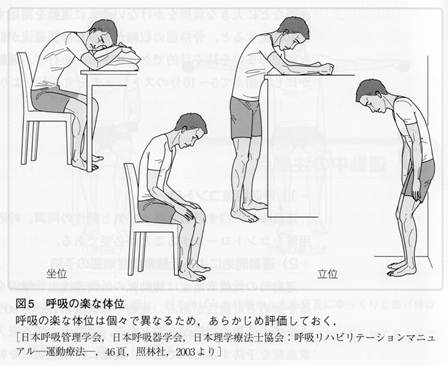
○呼吸訓練
呼吸訓練は対象患者の換気障害がどのような性格のものであるかによって考えるのが適当である。まず、換気機能障害一般に対するアプローチに対して述べ、呼吸訓練の分類を以下に示す。

ⅰ.部位による分類
①横隔膜呼吸(diaphragmatic breathing)
腹式呼吸・abdominal breathingとも言う。横隔膜を上下させて行う換気運動であり正常安静時換気量の60%を占める。股関節を屈曲し腹筋を弛緩させて横隔膜運動が妨げられないようにして行う。
②腹圧呼吸(abdominal breathing)
下肢の挙上などにより腹筋を収縮させ、腹圧を高めて横隔膜の押し上げを助ける呼気の訓練法である。①と区別する。
③上部胸式呼吸
主として胸郭上部を拡張して吸気を、収縮して呼気を行う換気方法である。副呼吸筋(accessory muscle)の収縮を伴いやすいため、それらの活動性の大きい重度の患者には訓練ではなく抑制することが多い。
④下部胸式呼吸
横隔膜呼吸とともに強調される効率のよい換気運動で、主として胸郭下部の拡張・収縮運動で換気を行う。
⑤部分呼吸
横隔膜呼吸や胸式呼吸の左右どちらか一側のみを強調する換気運動で、胸式呼吸に応用されることが多い。
ⅱ.目的による分類
①リラクセーション
病状が重度になるほど副呼吸筋の筋活動が著しく、換気量を増加するよりもO2を増大させてしまう意味のほうが大きい。リラクセーションによって全身の弛緩とともにこれらの筋活動を抑制し不要なO2消費を減少されることが重要である。
②運動部位の移動
副呼吸筋が活動していると、肩で息をする呼吸パターンになっていることが多い。主たる換気の部位を上部胸式呼吸から下部胸式・横隔膜へと移し換気効率を改善し、また使用程度の不均等を改善する。腹部運動のみられない患者に対して横隔膜を再教育する場合もこれに分類する。
③1回換気量(VT)と換気数(f)の改善
VTが減少しfが増加した浅くて速い換気を、VTを増加しfを減少させてゆっくりした換気にしようとする。
吸気の一部はガス交換に関与することなく再び呼出される(解剖学的死腔)。
解剖学的死腔は一般に2.22ml/㎏といわれる。
上に述べた二つの換気で、仮に死腔を150mlとし実際にガス交換に役立っている換気量である肺胞換気量(VA)を比較すると大きな差がでる。
訓練中にVTとfを変化させるのは比較的容易だが平常のVTとfを変えるのは困難である。
これは、換気運動に際して最少の酸素消費で最大のVAを得る両者の組み合わせは中枢で自動的に制御されているからである。
これを至適換気数説といい、最少努力の法則に従っているという。
正常成人のもっとも効率の良い換気数はほぼ15回/分である。肺や胸郭の弾性を改善したり気道抵抗を減少するなど換気仕事量を減少させ、換気パターンを改善し呼吸筋や持久力を増大するなどしてより少ないエネルギーでより大きな換気を可能にするしかない。
口すぼめ呼吸もここに分類する。
④筋力(張力)増強
呼吸筋力の低下、換気量の増大が必要と判断された場合行う。吸気位を拡げるには吸気筋・呼気位を拡げるには呼気筋の強化を行うが、呼気筋である腹筋の筋力は吸気筋である横隔膜が効率よく機能するのに重要である。横隔膜は腱中心を下げると同時に付着部の肋骨と胸骨を挙上して吸気運動を行う。これらの運動が十分に行われるためには、横隔膜ができるだけ上方に位置している必要がある。これを可能にするのは腹筋の収縮による腹圧の上昇である。
⑤耐久力増強
吸気筋の耐久性がなければやがて筋疲労をおこし呼吸不全の増悪が起こる。吸気筋の疲労は平均収縮力(圧)の大きいほど吸気時間が長いほど起こりやすい。呼吸筋の耐久性は筋のエネルギー消費量と供給量とのバランスにより規定される。

耐久性の増強のための呼吸訓練は四肢の筋の訓練と同様、比較的少ない負荷で運動回数を多くする。詳しくは運動療法で述べる。
⑥伸長
最大呼気・吸気位を規定する因子の1つとして肺と胸郭の弾性がある。胸郭に対しては呼気には徒手による加圧も可能であるが吸気方向への伸長は不快なので吸気運動を利用する。
肺の拡張も吸気運動によるしかない。
最大吸気位で最大吸気努力を行う肺葉切除術後の呼吸訓練は有効である。
胸郭に対する徒手的手技としては屈曲伸展側屈回旋も行うが、腰部の運動で代償されないように十分に固定する。
肋間筋の伸長は隣り合った体側部肋骨に沿って両手を置き一側を前方へ他方を後方へ交互に押して肋間を引き伸ばす。
仰臥位か側臥位で行うが、吸気に一致して行うと苦痛が少ない。
肋骨の可動性を増すために胸郭の圧縮も行う。
セラピストの両手を下部胸式呼吸の位置に置き呼気終了時に圧縮する。
順次手の位置をあげていき上胸部にも行う。
老人・長期臥床・副腎皮質ホルモン剤使用など病的骨折の可能性がある場合には十分な注意が必要である。
⑦可動域維持
開胸・開腹術後の微小無気肺などの合併症の予防や、胸腔内に浸出液が貯留した場合の胸膜癒着防止の場合、本来の可動性を維持するだけで良い場合もある。THR術後プログラムの最初に行う呼吸訓練はこの目的である。
○呼吸訓練の一般的注意
①タイミングのよい呼気あるいは吸気の指示により患者の努力を無駄なく制御する。
②1回1回の運動に対してフィードバックを行い、正しい運動の方法と感覚を覚えさせ誤った運動を制御させるよう学習する。
③介助の程度・タイミングを患者の反応をみながら最適な方法を選択する。
徒手で行う場合は圧迫の方向も適切であるべきである。
④呼吸筋に対する訓練のための負荷量は四肢筋に準じて決定する。耐久力の訓練には短い休みを入れながら行う。
⑤吸気は出来るだけ鼻から行う。肺の諸機能を維持するため肺胞気の温度は38℃、湿度は100%に調節されている。鼻で吸気を行えば咽頭付近ですでに80~90%の加湿を行っており、口から吸気を行うと同部では60%程度しか加湿されない。
⑥リスク管理として肋骨骨折の有無・全身状態およびバイタルサインの把握を行い、予防処置と同時に事故が起こった場合の対策も用意しておく。
○呼吸訓練の介助
換気運動は自動的に調節されているうえに、長期にわたり異常が続いていたり、原因を取り除けない場合が多いために随意的な調節が難しく、介助を加えながら用いられ、その内容を述べる。
①固有感覚の利用
セラピストの手による軽い圧迫で運動の部位や方向を示すと、その運動が容易になる。胸式呼吸では徒手振動による吸気の促進が効果的とされ、患者自身の手を運動部位に当て患者の手の固有感覚も利用することが出来る。また、この上にセラピストの手を置いてもよい。各部の呼吸圧迫部位に重錘バンド(0.5㎏程度から。負荷量によって重さを変えられる)を置いたり、下部胸式呼吸にはゴムベルトも用いられる。
②視覚の利用
換気運動を直接または鏡を利用して見て確認する。市販の練習器具を利用したり、腹式呼吸では上腹部にティッシュペーパーなどを載せて上下させるように指示するのもよい。
③聴覚の利用
EMGバイオフィードバックが代表的である。筋腹などに表面電極を付け、筋電を音に変換する。音を大きくしたり小さくする努力で呼吸筋の収縮の程度をみるが、呼吸筋に対しては促進、副呼吸筋に対しては抑制を指導する。
④ベルトの利用
主に下部胸式呼吸で用いる。(山本式)肋弓ベルトともいう。ベルトは約5cm幅のものがよく、柔らかい布性のものがよい。片側に行う方法から両側に行う方法へ進める。
⑤重力の利用
前述した頭低位(ロッキングヘッド)がこれである。呼気時に頭部を下げ吸気時に足部を下げるので、換気数の多い場合は口すぼめ呼吸でタイミングを延長したりベッドの揺り方を小さくする必要がある。頭低位を取れない患者では行うことが出来ない。
⑥間欠的陽圧換気(IPPV)の利用
機械換気からの離脱後や吸気筋力が不十分なとき、自動介助運動としてもIPPVを用いることが出来る。吸気でも呼気でも、換気運動が制限されている部位には必ず指導や介助が必要である。
⑦道具やゲームの利用
長期療養者や小児ではいつも同じ訓練ではなくいろいろな小道具やゲームを取り入れる。訓練用の道具というのは前述した中で言えば重りやティシュペーパー、ベルトなどである。ゲームは競う合う相手がいると飽きにくい。ゲームの例を紹介する。
「競馬」:1枚の折り紙を切って作った『馬』を棒で仕切った台の上で吹いて進めるものである。
「おはじき」:台の上でプラスチックのチップを吹いて相手に当てるものである。
⑧促進手技の利用
前述の吸気時の瞬間的な圧迫はPNFの手技の1つである。ルード法でいうと上腹部前側方を氷で素早くこする方法(icing)や、肋骨や脊柱を圧迫する方法も提案されている。
呼吸理学療法に用いられるテクニックの一覧を表に示す。
⑨身体運動の利用
呼吸体操で述べる。
○胸部圧迫法(Manual Chest Compression)
歩行訓練や体位排痰法に際して、呼吸困難やチアノーゼが現れたとき症状が軽度であれば酸素吸入を行わず胸部圧迫法でも改善できる。
これは下部胸式呼吸の介助方法に準じて呼気を助ける手技である。セラピストは仰臥位の患者の右側で左肘を屈曲、前腕は回外して自分の腹部に当て右肘を伸展したまま患者の下部胸部に置き、自分の体幹を右へ回旋する力を利用して手前に引くように圧迫する。吸気時に胸部に圧迫が加わると呼吸困難が増すので手の重みがかからないようにする。
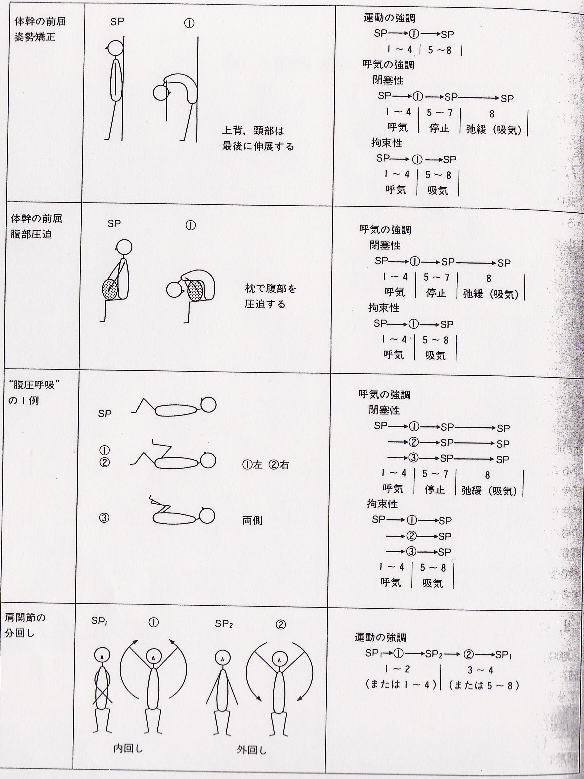
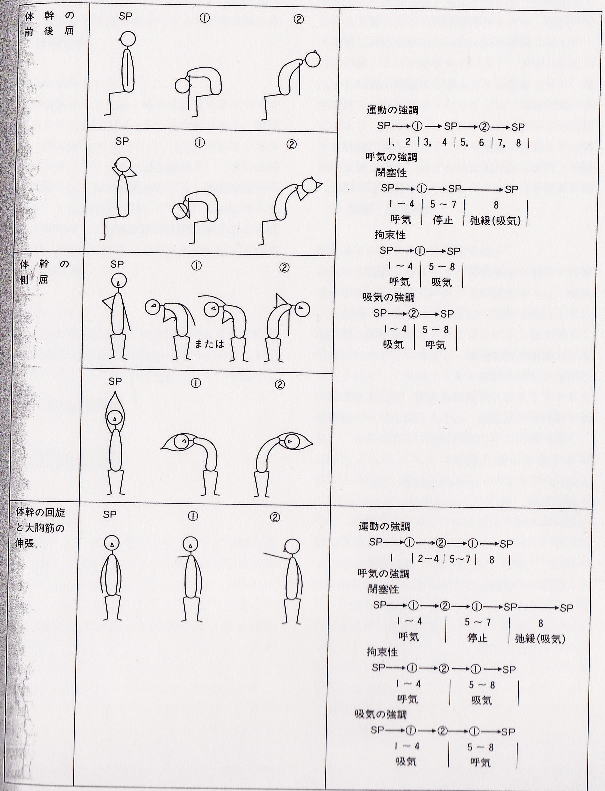
○呼吸体操
呼吸体操とは換気運動と身体運動、特に体幹や上肢の運動を組み合わせたものをいう。換気運動自体を助けるものと換気運動の条件を整備するものがある。
<目的>
①全身、特に副呼吸筋のリラクセーション
②良い姿勢の維持または獲得
③胸郭の可動性の維持または獲得
④短縮筋(特に胸部)の伸長
⑤ROM(特に肩関節と胸部)の維持、改善
⑥換気運動範囲の維持、改善
⑦換気パターンの改善
⑧全身の耐久性の維持、改善
⑨精神的支持
⑩その他気管支喘息に対する非特異刺激など
<方法>
呼吸訓練に準じ、出来るだけ静かな室内で行う。痰があれば事前に排痰を行い小児では鼻をかんで鼻から吸気が出来ることを確認しておく。
以下にその流れを示す。

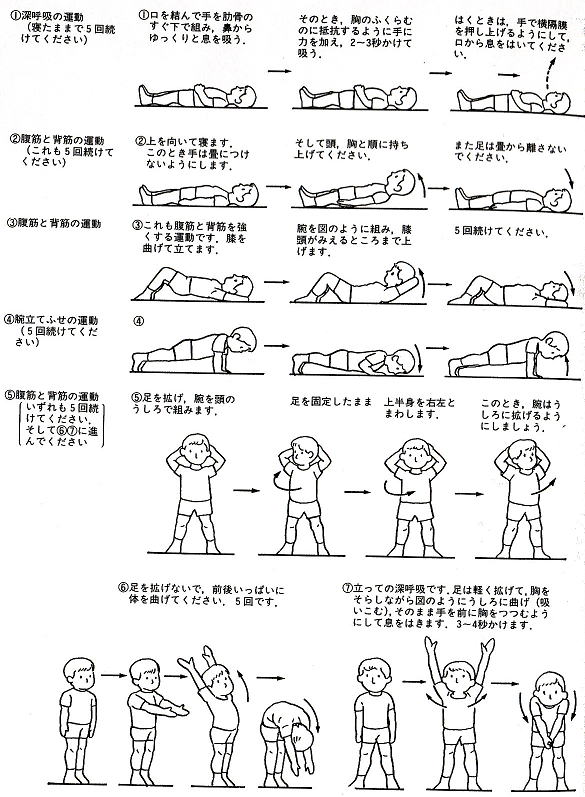
また、気管支喘息にはいわゆる喘息体操というものがある。
○体位排痰法
肺は気道を通して絶えず空気の出入りがあるため、大気中の異物や有害物質の侵入を受けやすい。そのため防御機構とそれを維持する機能が存在する。
<肺の防御機構>
①咳嗽反射
気管・気管支の上皮に存在する神経終末を受容器とし、機械的・化学的刺激の原因物質を体外に喀出する。完全な咳というのは深吸気が起こり、次いで声門の素早い閉鎖と呼気筋の収縮が起こり、胸腔内圧が十分に加圧されたところで声門を開放し一気に呼出する一連の動作ができることでなされる。
②濾過機構
咳嗽反射を起こさないような微小な粒子は気管壁の粘液に付着させて濾過する。直径10μ以上の大きな粒子は主に鼻腔粘膜に付着し、それよりも小さなものは気管の分岐部で気管支壁に衝突して気流速度の減少とともに沈降する。2μ以下のものは肺胞でマクロファージに貪食される。
③運搬機構
濾過機能を維持するためには濾過した異物を常に処理し飽和を防止しなくてはならない。そのために気管支を覆う粘液が線毛運動により常に口腔へ送られている。気管支からの分泌物は気管支腺と胚細胞から分泌され、そのほとんどは気管支腺である。気管支腺は粘液腺と漿液腺の混合腺であるが、胚細胞は粘液腺である。線毛細胞は約1,500回/分で運動する。
④加温・加湿機構
運搬機構が十分に働くためには十分な温度と湿度が必要である。吸入気は鼻腔・気道粘膜で加温・加湿され肺胞に達するころには粘膜表面から水分を奪い、水蒸気で飽和され体温に達している。水分を奪うのは、運搬機能の低下や分泌物の粘稠化を防ぐためであり、呼吸訓練時のみでなく常に鼻から吸気を行うよう指導すべきである。
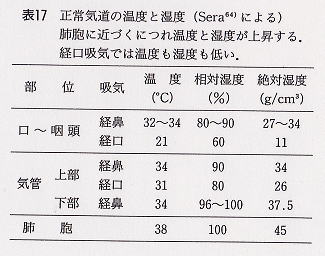

<適応条件>
痰の量が多いというだけでは必ずしも体位排痰法の適応とはならず、体位排痰法は以下のような場合に用いる。
①自力では効果的に喀出できない場合
痰が問題となる時:痰の量が多い・粘稠性である・末梢部にあるなど
患者側が問題となる時:高度の換気障害・気管切開や疼痛のため咳嗽不全・小児や老人にみられる理解不足・意識障害など
②体力の消耗を最小限にしたい場合
③できるだけ完全に排痰したい場合
喀血の気管支内の貯留は凝固を起こすため早急かつ完全に行う必要がある。叩打法では再出血を起こす可能性もあるため体位排痰法が良い。その他、麻酔下に行う気管支洗浄後の洗浄液の排出や自己排痰の練習期間中の残った痰の喀出を行う。
<方法>
体位排痰法は、気管支を出来るだけ鉛直にして重力により痰を口腔に向けて移動させる・機械刺激を加えて痰の移動を助ける・咳により痰を気道から排除するといった原理に基づいて行われる。
排痰の時間は、初めは10分くらい、必要があれば慣れるに従い延長する。回数は朝起床後と夜就寝前を基本とし、必要に応じて回数を増やす。食後30分以内は避け、痰の喀出が困難であれば症状に合わせ事前にネブライザーで去痰剤や気管支拡張剤を吸入しておく。生理食塩水の吸入や水道水のうがいだけでも排痰が容易になる。患者固有の「トリガーポイント」が存在することも多い。
①痰の部位を確認する
聴診でラ音を聴くだけでは部位を判断できないので、触診によって手掌を軽く胸部に当てて振動を触れる部位を確認する。医師の診断やX腺画像も参考にし、部位の確定は肺区域(S)や区域気管支(B)の単位で行い、「右S3あるいは右B3を排痰する」といった表現をする。
②体位決定
排痰を行う部位が出来るだけ鉛直となるような体位をとる。二ヶ所以上から排痰を行う場合は上方(番号の小さいほう)から行う。これは排痰途中の気管支に誤って吸引されたとき、喀出できる体勢をとるためである。セラピストは患者の咳で痰がかからないように立つ位置や患者の顔の向きを決める。痰コップなどに喀出された痰をとると、評価に便利である。
③呼気時に叩打する
移動した痰が末梢へ吸引されないようにするのと、気管支が圧縮されて気流速度が増加した時期に刺激する。排痰区域に近い胸郭表面を、手掌をカップ状にして体表の形に合わせポンポンと音のでるようになるべく弱く叩打する。叩打は呼気相の間になるべく早く行い、2~3分の叩打で痰が移動し、ラ音が大きくなったら次の段階へ進む。
痰がなかなか移動しない場合、非常に軽い咳を連続して行ったり強い呼気を行わせる。
④咳に合わせて圧迫と振動を加え、痰を喀出する。
③で喀出の準備を行ったら、深吸気のあと出来るだけ大きな咳をとらせる。このときセラピストは咳と同調して叩打した部位に圧迫と振動(バイブレーション)を胸郭の中心へ向かって同時に加える。両手で行うと行いやすい。痰の喀出に必要な咳の気流は25m/秒以上である。これ以下だと痰が排出できないだけでなく、酸素を消費し体力を消耗させる。咳と介助のタイミングを合わせるには、患者に1回咳をさせて患者の吸気・加圧・咳のタイミングを把握する。
⑤排痰の確認と部位の移動
痰が喀出されれば、聴診・触診によって痰が喀出されたかを確認する。不十分であれば③・④を繰り返し、必要であれば体位を変えて他の部位の排痰を行う。
⑥記録
排痰後、排痰部位・痰の量・色・性状・臭いなどを記録し漿液性・粘液性の区別をする。血痰が出ても排痰による利点が大きければ禁忌とはならない。また、疾患によって痰には特徴がある。
・多量の漿液性・・・間質浮腫の可能性
・膿性・・・・・・・肺化膿症(かつ腐敗臭を呈する)、気管支拡張症
・血性・・・・・・・悪性腫瘍や炎症(その量により血点、血線、全血痰
などと表現。喀血は血液のみの場合をいう。)
・泡沫性・・・・・・肺水腫
・ピンク色・・・・・うっ血がある
・ 緑色・・・・・・・緑膿菌感染
呼吸介助手技一覧

<ホームプログラム>
体位排痰法の適応者は慢性疾患であることが多く、長期に渡って続けることや自分で出来るようになることが必要となる。そのためには入院早期から理学療法に合わせ各自にあった自己排痰法を練習したり、排痰部位が確定していれば特定の体位や叩打の方法を練習する。また、痰の喀出は社会的に受け入れられがたく周囲に気を使って喀出できない場合もあるので、家族や会社の上司などへ十分に説明し協力を要請する必要もある。
※重症患者の場合
呼吸困難のため頭低位がとれない・易疲労性のため長時間体位がとれなかったりいくつもの体位がとれない・機械換気装置やドレーンと接続されていて体位が限られる・疼痛があるといった重症患者の場合、できるだけ原則に近い体位をとらせる。それも困難であれば水平な側臥位をとり、排痰箇所に応じて叩打と振動を行うのに必要な最低限の前方や後方への回転運動のみ行う。
気管切開で咳ができないときは強い呼気(huffing)を行い、意識障害や運動麻痺では腹部と下胸部に急に圧迫して早い呼気を行わせる(artificial cough)。
脊髄損傷者に対しては両手で下胸部を圧迫すると同時に対側に回した側の前腕で腹部を圧迫する。
強度の閉塞性換気障害では呼気の速さだけでなく量もポイントとなり、中等度の咳の方がよい。
高齢者や長期臥床・ステロイド剤の長期投与後では骨折の危険があるので注意が必要である。
○運動療法
運動療法は呼吸筋耐久力を増大させる。その目的は頚部筋・上肢筋・体幹筋・下肢筋の強化、デ・コンディショニングの予防、呼吸困難や疲労など身体状況の緩和、ADLの維持向上、QOLの向上などである。方法には運動負荷(トレッドミル・エルゴメーター)歩行、水泳、ボートこぎ、呼吸体操といったものがあげられる。
ベンチレーター装着時でも上肢筋の強化から開始し、座位・立位・足踏み・ベッド周りの歩行を行う。ウィーニングできたら廊下歩行を始める。大切なのは負荷運動より自然歩行でどれだけ長く歩行できるかであり、酸素吸入下で行うと運動能は改善する。
歩行時の呼吸パターンはI/E比を歩数に合わせ、階段は呼気時に昇り吸気時は静止する。降るときは吸気・呼気どちらでも行う。上肢と体幹の運動は呼吸困難を起こしやすくADLを阻害する。物を持ち上げる・引く・押すなどの動作は呼気に同調させて行い、息を止めないように指導する。
<運動療法の中止基準>

その他、
PaO2が50mmHgに下降したとき
PaO2が安静時より20mmHg低下したとき
PaCO2が運動時60mmHgに達したとき
PaCO2が安静時より10mmHg上昇したとき
SaO2が80%に下降したとき である。
○慢性呼吸不全
慢性呼吸不全とは、「呼吸不全の状態が少なくとも1ヶ月以上続くもの」とされているが、急性と慢性の区別はこの1ヶ月という期間だけで判断されるのではなく、PaCO2の急激な上昇に対し時間の経過とともにH CO3-
が増加しpHが代償されれば慢性と判断される。
呼吸不全において、酸素化不全の著名な原因には
①[肺胞低]換気、
②換気血流比の不均等、
③シャントの増大、
④拡散障害
がある。
低酸素血症は①~④が単独または重複して生じる。
慢性呼吸不全でもっとも多いCOPDは酸素化不全に加え肺胞低換気による換気不全も著名な状態である。酸素化不全が著名な疾患には肺線維症が代表的であり、換気不全では脳血管障害、ギランバレー症候群などの神経筋疾患など以下の表に示すように多種がある。
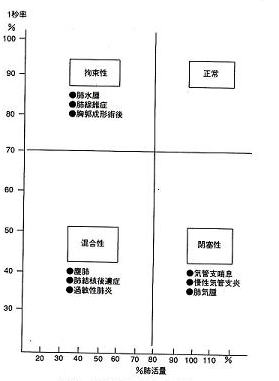
換気不全の分類

換気障害と病態の関係
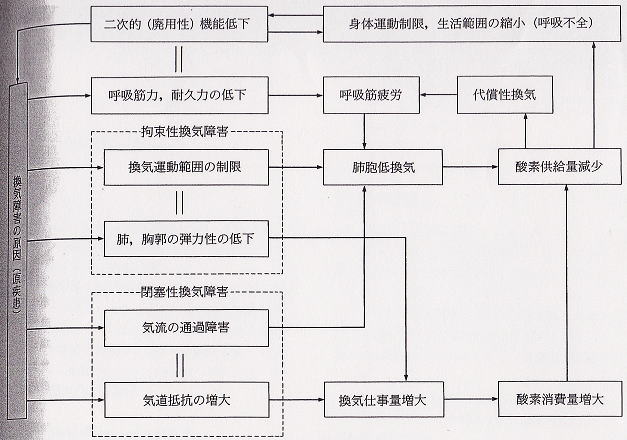
肺活量比、1秒率による分類
慢性呼吸不全は拘束性換気障害と閉塞性換気障害に分けられる。
<拘束性換気障害>
代表疾患…肺線維症、神経筋疾患、頸髄損傷など。
拘束性換気障害は、肺や胸郭の弾力性の低下により換気運動の範囲が小さくなった(肺胞低換気)状態で、その原因が肺実質によるものか、あるいは呼吸筋力の低下などによる胸郭運動の低下によるものかの判断が重要になる。
肺活量(VC:vital capacity)が予測肺活量(PVC:predicted vital capacity)の80%以下となることが基準で、肺活量は減少しているが気道抵抗は正常であり、動脈血ガスも正常であることが多い。
しかし、肺線維症では、肺活量が80%に近い場合でも著しい低酸素血症が生じていることもある。
○拘束性換気障害の理学療法
拘束性換気障害の原因は以下のようである。
閉塞性障害も合わせて示す。

1.病態
①種々の原因により拘束され、換気運動の範囲が制限されることによる肺胞低換気状態。
②肺や胸郭のコンプライアンスが低下して特に吸気方向の弾性の仕事量が増大している。
③①・②のため肺胞低換気の状態をさらに悪化させ、ADLなど身体運動へのO2供給がますます不足する。
2.治療目標
まず、換気運動において呼気と吸気のいずれの方が制限を受けているかを評価する必要がある。
直接的な治療目標は換気運動そのものを改善し、換気量(肺胞換気量)を増加させること・肺、胸郭の弾性を回復し呼吸運動の弾性仕事量を減少させることである。
これかが結果的に呼吸不全を改善する。
3.呼吸訓練
ⅰ.準備
①基本体位を取り、必要があれば腹部が視野に入るように枕を高くする。ネクタイ・シャツのボタン・ベルトなどを外し楽な状態にする。
②喀痰が多い場合は排痰を先に行う。
③各部の呼吸方法についてその都度説明し、十分に理解させる。
ⅱ.横隔膜呼吸
重症な場合はまず吸気と呼気を別々に訓練し、それぞれがある程度できるようになってから両者を組み合わせた通常の呼吸訓練を行う。横隔膜呼吸の練習中は胸式呼吸をできるだけ行わないようにする。
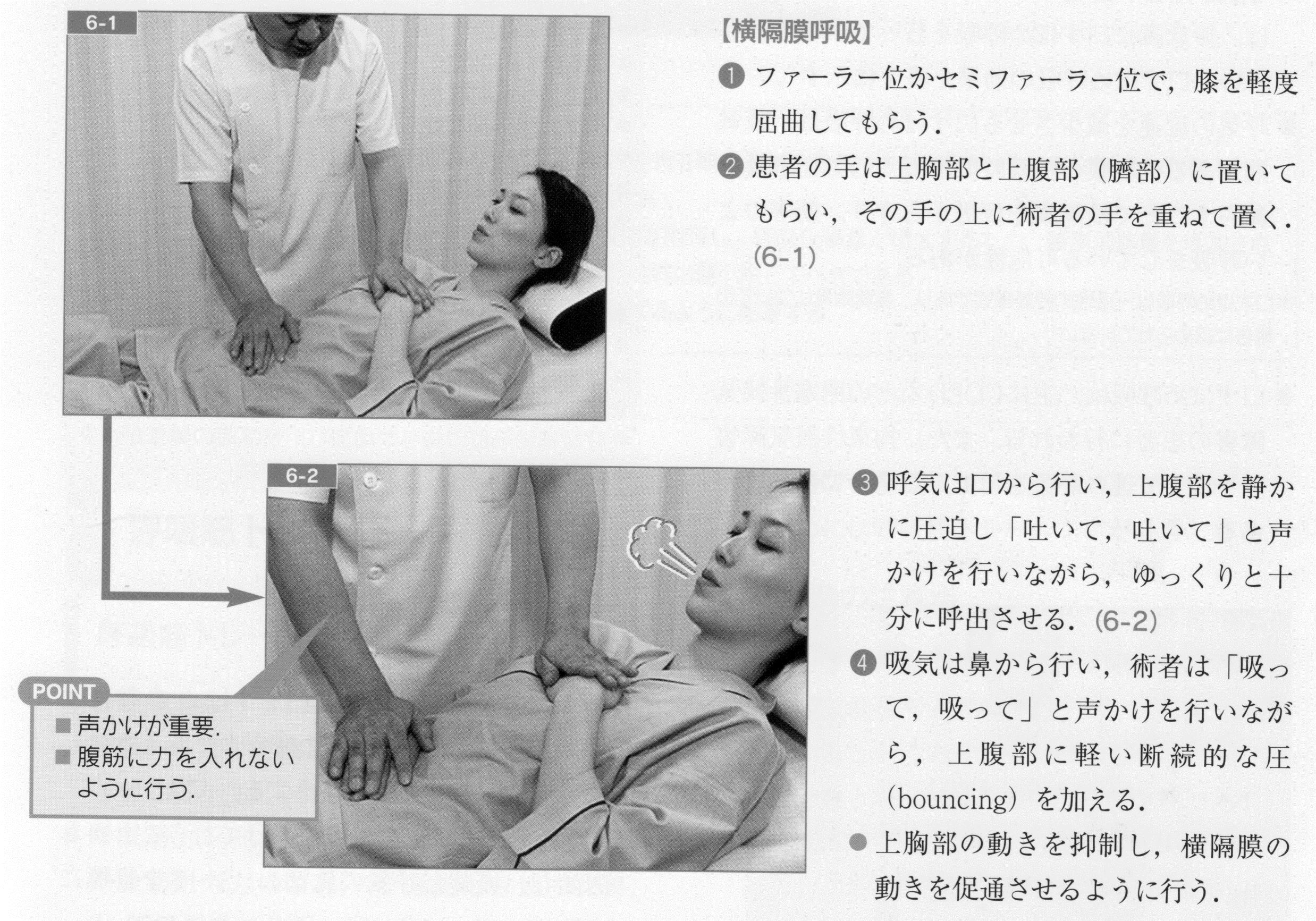
横隔膜呼吸の効果は、吸気補助筋の活動抑制・呼吸困難の軽減・1回換気量の増大・呼吸数の減少・分時換気量の減少・酸素消費量の減少・ガス交換の改善などとされ、運動耐容能やADL遂行能力の改善につながる。
ⅲ.上部胸式呼吸
ⅳ.下部胸式呼吸
ⅴ.部分呼吸
これは以上に述べた呼吸訓練を一部分、特に一側に集中して行うことをいう。一部上部胸式呼吸・一側下部胸式呼吸がある。
ⅵ.抵抗運動
吸気に対する呼吸訓練はすべて徒手による抵抗運動が可能である。全運動範囲を10回程度繰り返せる最大の抵抗をかける。
<閉塞性換気障害>
代表疾患…肺気腫、慢性気管支炎、気管支喘息
閉塞性換気障害は、気道の閉塞によって気道抵抗が増大した状態である。
1秒率(FEV1.0%:forced expiratory volume% in one second)が70%以下になるのが基準であり、気管支腔の狭小化により特に早い呼気が妨げられている。その原因には、気管支の弾性が失われ容易に虚脱する場合や、気管支の筋の攣縮、壁の肥厚や気道内分泌物の貯留により気管支腔がすでに狭小化している場合がある。
COPDの主要な症状が必ずしも閉塞性換気障害によるものとは限らず、拘束性換気障害も併発した混合性換気障害(肺活量80%以下かつ1秒率70%以下)であることが多い。
※酸素化不全の原因について
ヒトにおける呼吸は換気・気相-血液相間のガス交換・拡散・組織への輸送(血流)に要約される。
①換気(ventilation)
換気は空気(ガス)をガス交換の場まで取り入れる運動であり、呼吸筋力と気道および肺のメカニックスと、外界とに生じる圧差に依存している。
肺胞気を常に新鮮に保つには一定以上の換気量が必要である。換気量は一般に分時換気量(V)で表され
V=VT・f VT:1回換気量 f:換気数
で求められる。
したがって、生体の条件が一定であればVTかfのどちらかが定まればどちらかも決定される。
しかしVは死腔換気量(VD)を差し引いた肺胞換気量(VA)で考えなくてはならないので、実際には
VA=V-VD=(VT-VD)・f
から求められる。
②拡散
肺胞気と肺毛細管血の間をO2 とCO2 が移動するのに必要となる。両者の間のガス濃度差を平衡にさせるようにガスが移動する。たとえばO2 は肺胞内から肺表面液層・肺胞上皮・間質・肺毛細管壁・血漿・赤血球膜を通過してHbに達する。
肺における拡散を考える場合には、気相・液相間の拡散を考慮する必要があり気体の溶解度が重要となる。肺拡散能力(DL)の測定は容易に行うことができ、一般的にCOを用いて行われる(DLCO)。 DLは固定したものではなく、正常では運動量あるいはV O2の増強につれて増加する。種々の疾患で、拡散距離の増大と同時にVC(肺毛細管血液量)減少の進行することに注目する。
③血流
拡散の可能な、血流のある毛細血管が広がっている肺胞表面を拡散面積といい、約60~70㎡である。そこには5ℓ/分という血液が流れ、肺循環は循環系に直列に配置されている。
このため血流による負担が大きくなりやすく、その負担を軽減するように、血管壁の伸展性が大きかったり血流の変化(運動時や肺切除後など)に対する予備力が大きい。
平均血圧は約15mmHg、血管抵抗は大循環の1/10程度でしかない。
血流に病的な変化が起こり、ガス交換が障害される典型的な例は、心室中隔欠損や動脈管開存のような心疾患の場合である。
肺循環は肺・心臓いずれの異常でも影響を受け、病態が進むと肺高血圧症へと発展する。
この異常というのは肺線維症・肺気腫症・重度の肺結核・貧血・低酸素などである。
④換気血流比(VA/Q)の不均等
3×10の8乗個もの肺胞の換気や血流の状態は部位によって異なり、不均等である。
この割合は換気・血流比(VA/Q)と表され、立位時の分布では正常でも肺尖部33から肺底部0.63まで大きな差があり病的な場合は局所の気道抵抗の増大や弾性の差よりさらに著しいものとなる。
この影響はPO2 に著しい。
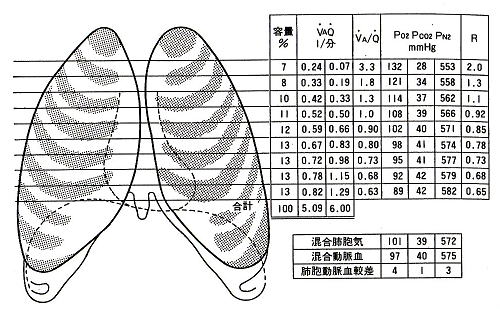
換気と血流が肺全体で均等であると仮定した場合のVA/Qの理論値は0.8であり、この状態を適合している状態と考える。この値が大きくなると換気が無駄に使われ効率が低下する。これを死腔効果という。また、この値が小さくなると血液が十分に動脈血化されなくなる。これを短絡効果という。
○閉塞性換気障害の理学療法
閉塞性換気障害の原因は、拘束性換気障害の表とともに示した。
1.病態
①なんらかの原因により気道に閉塞が起こり、換気が制限されるため肺胞低換気の状態にある。
②気道抵抗が増加して非弾性仕事量が増大し、さらに酸素消費量を増す悪循環を生じる。
③多くの場合、拡散や血流の異常などによる低酸素血症呼吸不全を伴っており、呼吸効率をさらに低下させる。
2.治療目標
気道の閉塞またはその原因を可及的に取り除くか軽減させてVAを増すこと、気道抵抗を減少させて仕事量を減少させることにより呼吸不全を改善する。
3.気道閉塞のメカニズム
①気道の被圧縮性の増大。たとえば慢性気腫。
②気管支の攣縮。たとえば気管支喘息。
③気管支壁の肥厚と分泌物の貯留。たとえば慢性気管支炎。
4.口すぼめ呼吸
口すぼめ呼吸は気道閉塞に対して有効な対症療法とされる。
呼気時の気道内圧は最高部の肺胞から相対的に0になる外界までの勾配が出来る。
気道内外の圧が等しくなる点(等圧点)よりも口腔寄りで圧縮力が働くが、等圧点をより太い口腔よりに移すことが出来れば閉塞しにくくなる。
このような考えで口すぼめ呼吸は行われている。
方法は、呼気時に口唇を軽く閉じてF音をさせるか、上顎門歯の裏側の歯肉に下の先を軽く当ててS音をさせながら呼気を行う。
または前方30cmのところに手を置き、息を吹きかける。
その結果口腔内圧が上昇し気道内の圧勾配が緩やかとなり等圧点が口腔寄りへ移動する。
そのため、気管支を圧縮しようとする力はより内径の大きい虚脱しにくい部位に加わることになる。
また外からの圧縮力に対して気管支の内圧が高くなっているので、いっそうの気道の狭小化が起こりにくい。
その他の効果として、換気量の増大・気道抵抗の減少・換気仕事量の減少などが上げられる。
仕事量を増すことなしにVTを増加しfが減少し、さらにPaO2とSaO2が改善する。

外科疾患の理学療法
<術前評価>
①換気機能
肺外科手術後には拘束性換気障害が起こるが、術直後には閉塞性・拘束性換気障害が起こる。
②換気パターン
安静時のみでなく、各部位それぞれどれくらい最大動かせることが出来るか、その動きに左右差がないかをみる。左右差があれば術前から修正する必要があるが、一側肺の全切除が予定されている場合は左右差は重要とならない。
③痰量
痰量が多いと肺合併症の発生率が高くなるため、排痰訓練を行う。
④姿勢
術後に起こる姿勢異常を評価するためにみておく。特に前額面での異常と肩甲骨の位置を確認する。
⑤肩関節可動域
肩甲骨の外転と上方回旋を伴う肩関節屈曲、外転・水平屈曲と外旋が術後に制限を受けるため。
⑥その他、問診を行う。
<術前理学療法>
術前理学療法の目的は、以下のようにまとめられる。

また、患者に対して十分にオリエンテーションを行う。
その内容は呼吸に関する簡単な解剖生理学や運動学の知識・手術内容とその結果予想される機能異常の内容・術直後に起きる問題点とその意味・術後理学療法の目的と方法について具体的かつ分かりやすく行う。
また、不安を軽減させて手術を迎える心の準備を助けることも重要である。
心の準備はグループ訓練で行うと効果的である。
ⅰ.リラクセーション
緊張した状態とリラックスした身体の状態の違いを体験してもらい、術後の疼痛緩和や呼吸訓練の準備のためにリラックスできるようにしておく。
ⅱ.咳の練習
術後に効果的な咳を行うためのほか、随意的に咳が行えない患者に行う。
ⅲ.呼吸訓練
全部位の換気運動ができるようにしておく。
全切除では対側に重点を置き、部分切除では切除予定部の運動を入念に行う。
ⅳ.姿勢矯正練習
術前に矯正運動ができるようにしておくことで術直後の矯正を行いやすく、疼痛のある患者にも矯正を行える。
胸郭形成術の場合には姿勢異常が起こりやすいので、時間を十分にとって訓練を行う。
ⅴ.肩関節可動域
全方向に対して行う。
前出の可動域に関しては自己介助運動も出来るようにしておく。
ⅵ.下肢の自動運動
血栓性静脈炎の予防のため、股・膝関節の屈伸運動や足関節の底背屈を行う。
<術後理学療法>
看護婦との連絡を密に取りながら、麻酔から覚醒後早期に行う。
初期には1~数時間ごとに行うのが好ましいが、困難な場合には1日2回はセラピストが行う。標準的なプログラムは以下の通りである。

ⅰ.手術記録と処方の点検
①手術内容
開胸した結果手術予定が変更されることもあるので、その確認とともに手術時間・出血量・切開部の位置と大きさ・切除肺の範囲・切断した筋や肋骨などを確認する。
②肉眼的所見
病変部の様子・癒着の有無などをみる。気胸の手術において特に重要となる情報である。
ⅱ.全身状態・治療状況の把握
カルテを含め治療のたびに確認し、変化を見逃さないことが重要である。
①換気数と深さ
②その他のバイタルサイン
③チアノーゼの有無
④呼吸困難の有無
⑤痰の量、性状
⑥ドレーンからの排液の量と性状
⑦肺の拡張状態や無気肺の有無(胸腹部の動き、呼吸音、X線写真)
⑧臨床検査データ(動脈血ガスなど)
⑨疼痛の程度や昨晩の睡眠の様子
⑩皮下気腫の有無など
ⅲ.姿勢チェック
①開胸術や肺葉切除術
肋骨の切除を行わない手術では原則として非術側へ凸の側彎を生じやすい。
これは疼痛のための逃避反射による。
疼痛の寛解とともに自然に改善する場合もあるが、疼痛が長期に及ぶ場合は注意が必要である。
ドレーンの挿入でも挿入の具合へ逆方向への側彎が生じることもある。
②胸郭形成術
第1肋骨を含む上位肋骨を8~10本切除することもあり、支持性の不均等が生じる。
術側へ凸の側彎と、頚部の非術側への偏位が起こる。
術直後よりも体動がある程度可能になるにつれて顕著になる。
ⅳ.異常姿勢の矯正
術後訓練時間のはじめに行い、訓練中に異常が起こり次第繰り返し矯正する。
矯正は必ず自動介助運動で行い、学習を助ける。
対称的なROM訓練も行い、可動域を維持しながら非対称を修正する。
全切除術では術側肋間筋の萎縮が起こり、将来側彎が形成されてくる可能性がある。
座位がとれるようになると頚部や体幹の運動が容易となり、体幹のROM訓練は退院後のホームプログラムにも行われる。
ⅴ.痰の喀出
痰の貯留は換気効率を低下させ無気肺の原因にもなる。
麻酔ガスや挿管による刺激などで気道の分泌物が増加し、気道を刺激して咳嗽反射を引き起こし疼痛を生じる。
創部を適切に固定すれば比較的楽に咳が行え排痰ができる。
ⅵ.呼吸訓練
拘束性換気障害に準じた呼吸訓練を行う。
その目的は肺活量の減少による微小無気肺の予防・手術による肺容量の減少を出来るだけ防止し早期に回復させることである。
後者には横隔肋骨洞部の癒着が起こると、横隔膜が下降できなくなりVCが大幅に減少する。
呼吸訓練は手術の種類により重点の置き方が異なるものがある。
①開胸術
肺や肋骨を切除しない開胸術では疼痛などにより換気運動が障害されている間に無気肺や肺炎などの合併症の予防に重点を置く。
②肺葉(区域切除)
肺が部分的に切除されたら、その部分の肺の膨張を促すために切除部位に一致した呼吸訓練を行う。
③全肺切除術
一側肺の全切除後は、患側の分を補うべく健側の呼吸訓練を行う。
患側は体幹のROMの維持を目的に肋間筋の伸長を行う必要がある。
④胸郭形成術
胸郭形成術後は吸気時に胸腔の陰圧に引かれて陥没し、呼気時に陽圧で押し上げられて隆起する奇異呼吸が生じる。
そのため換気効率の低下を疼痛防止、術部の安静を保つために呼吸訓練は行わない。
⑤気胸
のう胞の縫縮術を行っていると、それが完全でなければ注意が必要となり呼吸訓練を開始する前にDr.と相談が必要である。
ⅶ.体位療法
抜管後、胸膜腔に浸出液や血液が貯留することがある。術後起こりやすい合併症は胸膜、特に横隔肋骨洞部の癒着であり、体位療法はこれを防ぐために行う。
患部を上にして腰部にクッションをいれて側臥位をとらせ、浸出液を癒着しても影響の少ない肺尖部や肺門部付近に移動させる。
さらに前後へ45°傾けた体位を交互に取る。
ⅷ.肩関節と頚部のROM訓練
後方・後側方経路を用いる術法によっては僧帽筋中・下部、大・小菱形筋・広背筋・前鋸筋の一部が侵襲を受ける。
これらの筋活動低下と縫合部離解の危険性があるので、訓練の際には強度に注意が必要となる(特に抜糸直後)。
ⅸ.下肢の自動運動
術前訓練と同様である。
<術後の主な問題点>
以下のようなものが考えられる。
①肺胞換気量の減少
②酸素消費量の増加
③PaO2 の低下
④咳嗽力の低下
⑤気道分泌物の貯留
⑥無気肺の発生
術後早期に発熱・呼吸数・脈拍数の増加・発汗・胸痛・呼吸困難などの症状をみつけたら注意する。
成人のICUの呼吸リハビリテーションについてはこちら
NICU(新生児)の呼吸リハビリについてはこちら